Trombose venosa profunda (TVP)é unha afección médica grave na que se forma un coágulo de sangue nas veas profundas, máis comúnmente nas pernas. Estes coágulos poden bloquear o fluxo sanguíneo e provocar complicacións como dor, inchazo e vermelhidão. En casos graves, un coágulo pode desprenderse e viaxar aos pulmóns, causando unha afección potencialmente mortal coñecida como embolia pulmonar (EP). Tratar a TVP canto antes é fundamental para previr estas complicacións e manter un fluxo sanguíneo saudable.
Que causa a TVP?
A TVP adoita xurdir por factores que impiden o fluxo sanguíneo normal ou aumentan a tendencia do sangue a coagularse. Estes factores inclúen a inmobilidade prolongada (como durante voos longos ou estancias hospitalarias), lesións nun vaso sanguíneo, cirurxía e certas afeccións médicas como o cancro ou os trastornos da coagulación. Os factores do estilo de vida, como o tabaquismo, a obesidade e o sedentarismo, tamén contribúen ao risco de desenvolver TVP.
Opcións de tratamento para a TVP
O tratamento para a TVP céntrase en previr o crecemento de coágulos, reducir os síntomas e minimizar o risco de complicacións. As abordaxes habituais inclúen:
- Medicamentos anticoagulantesOs anticoagulantes, como a warfarina ou os anticoagulantes orais máis novos, axudan a previr a formación de coágulos e permiten que os coágulos existentes se disolvan co tempo.
- Medias de compresiónEstas medias especializadas aplican unha presión suave nas pernas, o que promove o fluxo sanguíneo e reduce a inflamación.
- Actividade físicaO movemento gradual e os exercicios recomendados por un profesional sanitario axudan a manter a circulación e a reducir o risco de coágulos.
- Bombas para TVPAs bombas de TVP son dispositivos mecánicos deseñados para mellorar o fluxo sanguíneo nas veas e son especialmente útiles para persoas con alto risco de TVP debido á inmobilidade ou á cirurxía.
Bombas para TVPMellora do fluxo sanguíneo nas veas
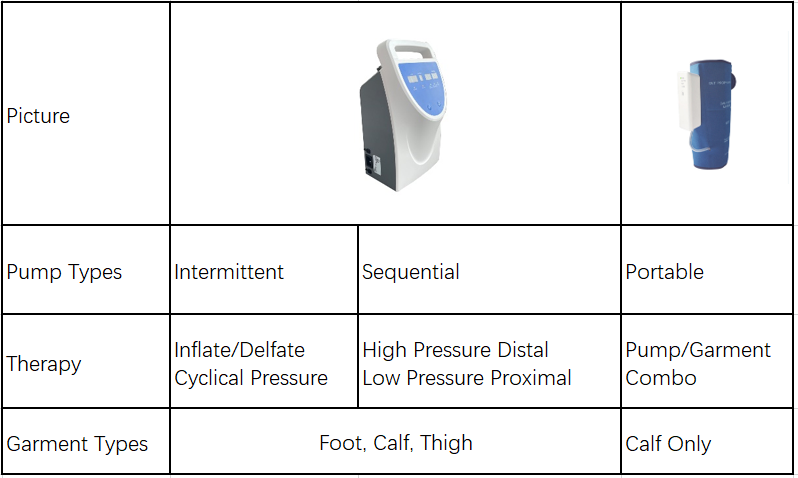
As bombas de TVP son unha ferramenta fundamental para previr e xestionar a TVP. Estes dispositivos funcionan imitando a acción natural de bombeo dos músculos da pantorrilla, o que favorece o fluxo sanguíneo a través das veas profundas e reduce o risco de formación de coágulos. Aquí, analizamos tres tipos principais de bombas de TVP: bombas intermitentes, bombas secuenciais e bombas portátiles.
1. Bombas intermitentes
As bombas intermitentes aplican presión pulsante á extremidade afectada. Estes dispositivos ínflanse e desínflanse periodicamente, imitando a acción natural de bombeo de sangue do corpo. A compresión intermitente reduce a estase sanguínea (acumulación) e promove un fluxo sanguíneo eficiente polas veas. Estas bombas úsanse a miúdo en entornos hospitalarios para pacientes que se recuperan dunha cirurxía ou para aqueles que están encamados durante períodos prolongados.
Vantaxes:
- Mecanismo sinxelo e eficaz.
- Ideal para pacientes estacionarios en entornos clínicos.
Limitacións:
- Mobilidade limitada xa que estas bombas adoitan ser voluminosas.
- Require unha fonte de alimentación.
2. Bombas secuenciais
As bombas secuenciais proporcionan compresión graduada inflando as diferentes cámaras do dispositivo de xeito secuencial, comezando polo nocello e subindo cara á coxa. Este patrón simula o fluxo natural do sangue polas veas, mellorando aínda máis a circulación e reducindo o risco de formación de coágulos.
Vantaxes:
- Ofrece unha compresión específica e completa.
- Particularmente eficaz para pacientes con problemas circulatorios máis graves.
Limitacións:
- Pode ser máis caro que as bombas intermitentes.
- Require orientación profesional para un uso óptimo.
3. Bombas portátiles
As bombas portátiles para a TVP son dispositivos lixeiros que funcionan con batería e están deseñados para maior comodidade e mobilidade. Estas bombas son ideais para pacientes que precisan prevención da TVP mentres viaxan ou durante as actividades diarias. A pesar do seu tamaño compacto, as bombas portátiles proporcionan unha compresión eficaz e son fáciles de usar.
Vantaxes:
- Moi cómodo e versátil.
- Fomenta o cumprimento por parte do paciente debido á súa facilidade de uso.
Limitacións:
- Pode ter unha compresión menos potente en comparación cos dispositivos de grao clínico.
- A duración da batería require vixilancia e recarga frecuente.
Escolla da bomba de TVP axeitada
A escolla dunha bomba de TVP depende das necesidades específicas do paciente, do seu estilo de vida e da súa condición médica. As bombas intermitentes son axeitadas para o seu uso estacionario en hospitais, as bombas secuenciais son ideais para a terapia dirixida e as bombas portátiles están dirixidas a persoas activas que requiren mobilidade. Consultar cun profesional sanitario é esencial para determinar a opción máis axeitada.
A importancia do mantemento da bomba de TVP
O mantemento axeitado dunha bomba de TVP é crucial para garantir a súa eficacia e lonxevidade. A limpeza regular, a comprobación do desgaste e o seguimento das instrucións do fabricante son prácticas esenciais. Os pacientes e os coidadores tamén deben garantir que o dispositivo estea correctamente instalado e funcione segundo o previsto para maximizar os beneficios terapéuticos.
Conclusión
As bombas de TVP desempeñan un papel indispensable na prevención e o tratamento da trombose venosa profunda. Ao mellorar o fluxo sanguíneo e reducir o risco de formación de coágulos, estes dispositivos ofrecen unha táboa de salvación aos pacientes con risco de padecer esta grave afección. Comprender as diferenzas entre as bombas intermitentes, secuenciais e portátiles axuda aos pacientes e coidadores a tomar decisións informadas e adaptadas ás súas necesidades. Coa bomba de TVP axeitada e o uso axeitado, as persoas poden mellorar significativamente a súa saúde vascular e a súa calidade de vida en xeral.
Data de publicación: 23 de decembro de 2024